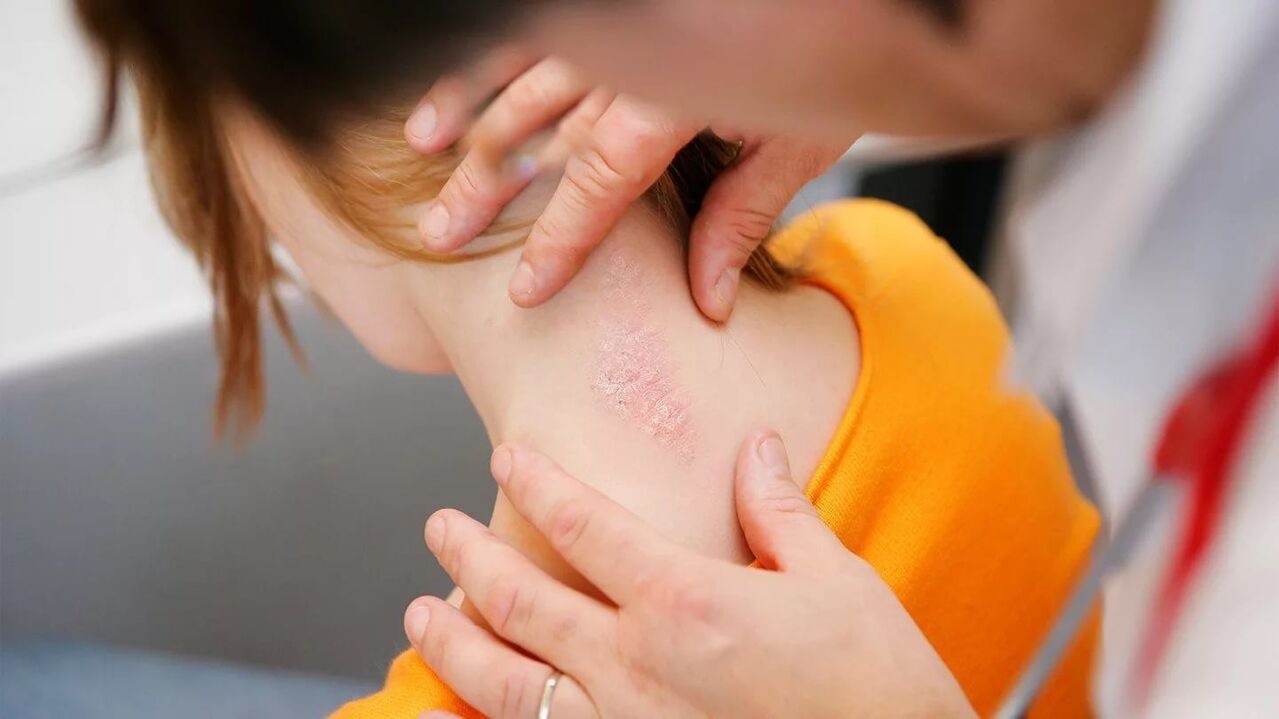
La psoriasi si trasmette oppure no?
Quando si risponde alla domanda se la psoriasi è contagiosa o meno, è necessario comprendere che la malattia non si trasmette né per via sessuale, né per goccioline trasportate dall'aria, né per contatto, né con qualsiasi altro mezzo. È impossibile esserne infettati.
A causa dell'interruzione del processo di esfoliazione delle squame cutanee cheratinizzate, sul corpo compaiono chiazze secche. Non puoi morire a causa loro, ma i pazienti sperimentano un grave disagio psicologico a causa del loro aspetto.
Cause della psoriasi
Non è stato ancora stabilito esattamente quale sia la causa della psoriasi. Esistono diverse teorie sullo sviluppo della malattia. Gli esperti sono propensi a credere che i danni alla pelle e alle unghie possano essere causati da:
- stress, esperienze emotive negative;
- patologie endocrine;
- predisposizione ereditaria;
- un malfunzionamento del sistema immunitario, a causa del quale i processi di crescita e divisione delle cellule epiteliali vengono interrotti.
La causa autoimmune della psoriasi è che le cellule immunitarie T-helper e T-killer, normalmente responsabili della protezione del corpo dalle cellule tumorali, dai virus patogeni e dai batteri, iniziano a penetrare negli strati superiori della pelle. Qui producono sostanze che attivano il processo infiammatorio. Di conseguenza, le cellule della pelle iniziano a dividersi e moltiplicarsi rapidamente. Si osserva la proliferazione.
Lo sviluppo della psoriasi è possibile anche con l'azione combinata di diversi fattori elencati di seguito:
- Pelle molto sottile e poco idratata (viene prodotto poco sebo).
- Contatto frequente con composti irritanti: cosmetici di bassa qualità, soluzioni alcoliche, prodotti chimici domestici.
- Lavare il corpo e le mani troppo spesso (soprattutto se si utilizza una salvietta dura e un sapone/gel doccia antibatterico).
- Abuso di alcool.
- Lo sviluppo di malattie infettive causate da stafilococco, streptococco, funghi.
- Assunzione di antidepressivi, carbonato di litio, beta bloccanti, farmaci antimalarici e anticonvulsivanti.
- Cambiamento di zona climatica.
- Lesioni meccaniche alla pelle.
- Tendenza alle reazioni allergiche.
- Infezione da HIV.
Classificazione della malattia
Se studi varie foto della psoriasi nella fase iniziale, noterai delle differenze: esistono diverse varietà di questa patologia dermatologica. A seconda della posizione della lesione, accade:
- Psoriasi del cuoio capelluto (manifestata da prurito, pelle screpolata e sanguinante).
- Psoriasi delle unghie (la lamina ungueale si separa gradualmente dal letto e diventa dolorosa, su di essa si formano delle macchie rosse).
- Psoriasi palmoplantare (la malattia è comune solo sulla pianta dei piedi e/o sui palmi delle mani).
- Psoriasi cutanea (placche secche compaiono in diverse parti del corpo).
- Psoriasi artropatica (le articolazioni sono colpite).
- Psoriasi genitale (malattia che colpisce la pelle degli organi genitali).
Forme cliniche della psoriasi:
- Ordinario o volgare. Si presenta come piccole papule piatte di colore rosa-rosso che si sollevano leggermente sopra la pelle sana. La parte superiore delle papule è ricoperta da squame leggere, che iniziano a cadere anche con un tocco leggero. Se il trattamento della psoriasi non viene iniziato tempestivamente, le piccole lesioni si fondono in lesioni più grandi.
- essudativo. È più comune nelle persone con obesità, ipotiroidismo e diabetici. I sintomi della psoriasi di questa forma sono i seguenti: le papule sono di colore rosso vivo, con scaglie giallo-grigie visibili sopra. Le placche colpiscono le pieghe della pelle: le ascelle, l'area sotto le ghiandole mammarie nelle donne. I pazienti lamentano prurito e bruciore.
- Seborroico. La psoriasi si osserva sulla testa, dietro l'orecchio, nelle pieghe nasolabiali e nasolabiali, tra le scapole e sul petto. I confini degli spot non sono chiaramente definiti. Il peeling è giallo-argenteo. Se guardi una foto della psoriasi sulla testa, sorgeranno associazioni con una malattia fungina così comune come la forfora.
- Palmoplantare. La malattia si manifesta in persone di età compresa tra 30 e 50 anni, il cui lavoro comporta un lavoro fisico pesante. Con questa forma possono comparire anche eruzioni cutanee sul corpo.
- Pustoloso. Sul corpo si formano elementi pustolosi. In medicina viene identificato un ulteriore tipo di forma pustolosa: la psoriasi di Tsumbusch. Può essere idiopatico (primario): sulla pelle compaiono vesciche che si trasformano in pustole. Le pustole si aprono e si seccano. Successivamente compaiono eruzioni cutanee squamose tipiche della malattia. E anche secondario con decorso benigno. In questo caso, sulla superficie delle tipiche placche psoriasiche compaiono pustole a causa dell'effetto irritante dei farmaci.
Un altro tipo di forma pustolosa è la psoriasi di Barber. Colpisce solo le piante dei piedi e i palmi delle mani. Sulla pelle vengono visualizzate pustole purulente. Non si aprono e col tempo si trasformano in croste scure e secche. La psoriasi di Barber si distingue per la simmetria della lesione. - Artropatico (articolare). Forma severa. Si verifica in pazienti che hanno eruzioni cutanee. Di solito si verifica da cinque a sei anni dopo la comparsa dei primi sintomi della malattia, se il trattamento della psoriasi era inadeguato. Le patologie del sistema articolare possono essere diverse, dalla lieve artralgia che non porta a cambiamenti nell'apparato articolare, fino all'anchilosi deformante (l'articolazione diventa completamente immobile).
- Eritroderma psoriasico. È una conseguenza della psoriasi volgare o essudativa. Quasi tutta la pelle è colpita. Diventa rosso, cosparso di un gran numero di scaglie secche. La temperatura corporea aumenta, si osserva un ingrossamento dei linfonodi (soprattutto femorali e inguinali). Se il paziente non impara a curare la psoriasi, sono possibili la caduta dei capelli e la fragilità delle unghie.
Secondo il criterio delle ricadute stagionali, la psoriasi si divide in:
- estate;
- inverno (più comune);
- incerto.
Sintomi della psoriasi
Il trattamento dipende dai sintomi dominanti della psoriasi, quindi al primo appuntamento il medico effettua un esame approfondito del paziente ed esamina attentamente la localizzazione delle lesioni psoriasiche.
Più spesso la malattia si manifesta in inverno. In estate, sotto l'influenza delle radiazioni solari, i segni della psoriasi possono scomparire completamente. Tuttavia, con la forma "estiva" della patologia, l'esposizione al sole, al contrario, dovrebbe essere evitata. Durante un'esacerbazione, il paziente lamenta un prurito molto forte. Il danno alle unghie è osservato solo nel 25% dei pazienti.
Quando c'è una malattia del cuoio capelluto, i capelli non sono coinvolti nel processo patologico. Innanzitutto, la pelle inizia a staccarsi. Nel tempo, le aree dell'eruzione cutanea possono "diffondersi" nella zona del collo, dietro le orecchie. Il processo infiammatorio è causato dalla divisione molto rapida dei cheratinociti.
Con la psoriasi delle palme e dei piedi, lo strato corneo si ispessisce e si ricopre di profonde crepe. Una foto della psoriasi nella fase iniziale mostra pustole con contenuto trasparente. Successivamente diventano bianche e si trasformano in cicatrici scure.
Per quanto riguarda le unghie, i tipi di danno più comuni sono:
- L'unghia si ricopre di cavità che sembrano segni di puntura ("tipo ditale").
- L'unghia cambia colore e inizia a staccarsi, il che ricorda una malattia fungina. Attraverso la lamina ungueale è visibile una papula psoriasica circondata da un bordo rosso.
Fasi della psoriasi
Nonostante si discuta ancora su cosa sia la psoriasi e cosa esattamente possa scatenarne la comparsa, gli stadi della malattia sono già stati ben studiati. Ce ne sono tre:
- Progressivo (iniziale). Nuove escrescenze compaiono sulla superficie della pelle sotto forma di eruzioni cutanee, che tendono a crescere lungo la periferia. Si diffondono sulla pelle sana e formano placche ovali o rotonde. Le macchie sono rosa o rosse. Non hanno ancora alcuna crosta traballante, solo scaglie biancastre. I bordi delle lesioni sono leggermente compattati. Come risultato del grattamento, compaiono nuove eruzioni cutanee.
- Stazionario. Si verifica da una a quattro settimane dopo i primi sintomi della psoriasi. Le placche diventano più leggere. Le nuove eruzioni cutanee non compaiono, quelle vecchie si dissolvono lentamente. Le papule guariscono nella direzione dal centro verso i bordi, motivo per cui la loro forma diventa ad anello. L'intera superficie delle lesioni in via di guarigione è ricoperta da scaglie bianche traballanti.
- Regressivo (svanendo). Il colore delle placche psoriasiche diventa quasi indistinguibile dalla pelle sana. Il prurito è ridotto al minimo. Intorno alle lesioni si forma un "colletto di Voronov", che è un anello di densi strati di pelle cheratinizzati. Se il paziente utilizza un unguento di alta qualità per la psoriasi, la fase di regressione dura circa un mese. Altrimenti, il processo di "scolorimento" potrebbe richiedere fino a sei mesi.
Il compito di un paziente a cui è stata diagnosticata la psoriasi è di mantenere la malattia costantemente in remissione.
Se noti sintomi simili, consulta immediatamente un medico. È più facile prevenire una malattia che affrontarne le conseguenze.
Come viene diagnosticata la psoriasi?
Un dermatologo diagnostica la psoriasi. La procedura si basa su un esame esterno, sulla valutazione delle condizioni della pelle e delle unghie e sullo studio della localizzazione delle lesioni. Non vengono prescritti test aggiuntivi per sintomi evidenti. In caso di difficoltà nella diagnosi, dalla zona infiammata viene prelevato un campione di pelle (biopsia), che viene studiato in laboratorio.
Se si lamentano dolori articolari, viene eseguita una radiografia. Viene inoltre richiesto un esame del sangue per assicurarsi che non vi siano altri tipi di artrite. Per escludere un'infezione fungina, viene eseguito un test utilizzando idrossido di potassio.
Come curare la psoriasi
Il trattamento della psoriasi è complesso. Include:
- terapia generale;
- terapia locale;
- fisioterapia.
Prima di decidere come trattare la psoriasi, il dermatologo determina lo stadio della malattia, la sua forma clinica e l'entità del processo. Quando si prescrivono farmaci, vengono prese in considerazione l’età del paziente e la presenza di malattie concomitanti. Di solito vengono selezionati per primi i farmaci più sicuri per la salute, caratterizzati dal numero minimo di effetti collaterali. Se non garantiscono il passaggio della psoriasi allo stadio di regressione, il trattamento viene adeguato.
Farmaci sistemici per la psoriasi
I farmaci assunti per via orale aiutano negli stadi da moderati a gravi della psoriasi. Questi includono:
- Derivati della vitamina A (retinoidi). Ridurre il tasso di maturazione dei cheratinociti. Normalizza la differenziazione e la maturazione cellulare.
- Immunosoppressori. Ridurre l'attività dei linfociti T, che provocano una maggiore divisione delle cellule epidermiche.
- Farmaci per il trattamento dei tumori maligni. Inibisce la riproduzione e la crescita delle cellule cutanee atipiche.
Fisioterapia per la psoriasi
Le procedure fisioterapeutiche migliorano significativamente il benessere dei pazienti affetti da psoriasi. In alcuni casi, consentono di interrompere completamente l'assunzione di farmaci. Quelli più comunemente usati:
- Fototerapia selettiva. La pelle interessata viene irradiata con raggi UV con una lunghezza d'onda di 280-320 nm. Sono prescritte da 15 a 35 procedure.
- Fotochemioterapia (terapia PUVA). Il metodo prevede l'uso combinato di un fotosensibilizzatore interno e di irradiazione UV a onde lunghe esternamente. I raggi ultravioletti penetrano in profondità nella pelle e il fotosensibilizzatore blocca il processo di sintesi del DNA delle cellule della pelle e riduce la velocità della loro divisione. La durata del corso va dalle 20 alle 30 procedure.
- Terapia laser. Viene utilizzata la radiazione laser con diverse lunghezze d'onda. Il laser garantisce un riassorbimento accelerato delle placche ed elimina la formazione di cicatrici al loro posto.
- Utilizzo della radiazione ultravioletta monocromatica. Ogni lesione viene trattata a sua volta con una lampada/sorgente laser di radiazioni UV. La pelle sana non viene compromessa. Il metodo è ottimale se è interessato meno del 10% della pelle. La durata del trattamento va dalle 15 alle 30 sedute.
- Elettrosonno. C'è un lieve effetto degli impulsi elettrici sul cervello per 20-60 minuti. Di conseguenza, il paziente si calma, il funzionamento del sistema nervoso centrale si normalizza e le placche psoriasiche iniziano a risolversi.
Terapia ad ultrasuoni. È un decongestionante, antiprurito e analgesico. Accelera il riassorbimento delle cicatrici. Se necessario, può essere combinato con la fonoforesi. Per ottenere un effetto terapeutico sono necessarie dalle 7 alle 14 sedute. - Magnetoterapia (dispositivo Betatron). Ha un effetto curativo generale sul corpo. Allevia l'infiammazione, riduce il prurito e il bruciore, aiuta a liberarsi dal dolore articolare.
- Trattamento con veleno d'api. Utilizzando un'elettroforesi o una macchina ad ultrasuoni, il veleno d'api viene iniettato nel corpo. È caratterizzato da un effetto risolutivo e antinfiammatorio, normalizza i processi metabolici.
- Ipertermia. I tessuti affetti da psoriasi vengono riscaldati con tamponi contenenti una miscela termica fino ad una temperatura di 40 gradi. Il trattamento aiuta a migliorare il funzionamento del sistema immunitario e a ridurre l’impatto negativo della malattia sulla pelle.
Unguenti per il trattamento della psoriasi
Secondo le recensioni, il trattamento della psoriasi con unguenti può ottenere risultati eccellenti se il farmaco viene selezionato correttamente. Ai primi sintomi vengono prescritte formulazioni non ormonali:
- unguento salicilico (rende la pelle morbida, allevia l'infiammazione, rimuove le cellule epidermiche morte);
- antralina (rallenta la sintesi del DNA, riduce l'attività degli enzimi cellulari, rallenta il processo di divisione cellulare);
- unguento allo zolfo (disinfetta, ammorbidisce, rimuove la placca bianca dalle lesioni);
- unguento al naftalano (allevia il prurito, allevia il dolore, normalizza le reazioni immunitarie).
Se il trattamento della psoriasi con unguenti non ormonali non dà l'effetto atteso, vengono prescritti farmaci ormonali o unguenti forti contenenti i seguenti glucocorticosteroidi:
- Idrocortisone. Rimuove la sensazione di oppressione e prurito. Sopprime l'aumentata attività dei leucociti, impedisce il loro movimento nella pelle.
- Flumetasone. Aiuta nella forma essudativa della psoriasi. È caratterizzato da pronunciati effetti antiallergici, antinfiammatori e antipruriginosi.
- Triamcinolone acetonide. Ha effetti antipruriginosi e antinfiammatori. Indicato nei periodi di riacutizzazione.
La psoriasi del cuoio capelluto si manifesta nel 50% dei pazienti e causa i disagi più gravi. Se sei malato, dovresti evitare asciugacapelli, gel e lacche per capelli. È importante che le forcine e il pettine non graffino la pelle. Altrimenti i focolai inizieranno a diffondersi.
Il trattamento della psoriasi del cuoio capelluto viene effettuato utilizzando:
- Pettine UV (favorisce la formazione di cellule cutanee profilate dai cheratinociti, grazie alle quali le placche esistenti vengono riassorbite).
- Fotochemioterapia (UVR combinato con Beroxan, Puvalen e Psoralen).
- Shampoo medicinali (Tana, Nizoral, Friederm tar). Si consiglia di acquistare diversi prodotti diversi e di alternarli. Ciò eviterà la dipendenza.
- Unguento salicilico (applicare sulle tramezze, coprire la testa con cellophane e lasciare agire per due ore).
- Lozioni ormonali (Belosalik, Elokom, Diprosalik). Contiene ormoni steroidei. Si applica facilmente sul cuoio capelluto ed elimina efficacemente desquamazione e prurito.
- Decotto Kirkazon (normalizza il processo di divisione cellulare della pelle, purifica).
L'effetto di qualsiasi trattamento sul cuoio capelluto si osserva dopo alcune settimane, quindi non è necessario interrompere il ciclo di trattamento dopo diverse sedute.
Trattamento della psoriasi a casa con rimedi popolari
Per curare la psoriasi per sempre a casa, se parliamo di una forma lieve della malattia, i rimedi popolari aiutano:
- Tisana a base di radici di tarassaco, erba di San Giovanni o foglie di ortica.
- Bagni terapeutici con aggiunta di decotto di spago, saponaria o achillea.
- Pulisci le aree interessate con salamoia di cavolo, succo di celidonia e catrame di betulla.
Impacchi a base di infuso di aglio.
Inoltre, secondo le recensioni, il trattamento della psoriasi con perossido di idrogeno può ottenere buoni risultati. È necessario lubrificare le placche psoriasiche due volte al giorno con un batuffolo di cotone imbevuto di una soluzione al tre%. La durata del corso dipende dalla gravità dei sintomi e può richiedere fino a due mesi.
Dieta per la psoriasi
I prodotti consentiti per l'esacerbazione della psoriasi sono:
- frutta (mele, albicocche, pesche);
- succhi di frutta;
- verdure (barbabietole, patate, ravanelli, anguria, zucca);
- verde;
- frutti di bosco (tutti tranne quelli rossi);
- carni magre (manzo, vitello, tacchino, coniglio) – fino a 200 grammi al giorno;
- eventuali noci;
- pesce magro;
- prodotti a base di latte fermentato, ricotta e formaggio;
- pane di farina integrale;
- cavolo di mare.
Le persone con psoriasi non dovrebbero mangiare:
- piatti affumicati;
- pesce rosso;
- grassi animali;
- uova;
- carne di maiale e di anatra;
- prodotti da forno.
È vietato bere caffè, bevande gassate e alcoliche. Si consiglia di limitare l'assunzione di zucchero. Per purificare il corpo, si consiglia di trascorrere giorni di digiuno due volte a settimana: verdura, mela o kefir.
La psoriasi è pericolosa?
La psoriasi è una malattia grave ma non mortale. Riduce la qualità della vita perché ha un aspetto antiestetico. Le placche sul corpo impediscono ai pazienti di lavorare in gruppo o di riposare. Spesso portano a movimenti limitati e difficoltà nell’eseguire semplici compiti fisici. Il trattamento prematuro della psoriasi può portare a danni agli organi visivi e alle articolazioni.
È impossibile curare completamente la psoriasi. Si tratta di una malattia dermatologica cronica che deve essere sempre mantenuta in uno stato "dormiente".
Gruppo di rischio
Il gruppo a rischio comprende persone che hanno:
- malattie croniche della pelle;
- lesioni alla pelle;
- disturbi del sistema nervoso centrale e del sistema autonomo.
Prevenzione
Per prevenire la malattia, i medici raccomandano:
- idratare la pelle;
- evitare lunghe permanenze in ambienti freddi e asciutti;
- non assumere beta-bloccanti e litio (tranne in casi estremi), perchéprovocano la psoriasi.
Questo articolo è pubblicato solo a scopo didattico e non costituisce materiale scientifico o consulenza medica professionale.























